Eczema é uma condição crônica da pele que causa inflamação, prurido e vermelhidão. Comum em crianças, mas também afeta adultos. Sintomas incluem pele seca e coceira intensa. Fatores genéticos e ambientais influenciam o desenvolvimento. Tratamentos incluem corticosteroides, inibidores da calcineurina e hidratação constante. Saiba mais sobre os tipos, causas, e como gerenciar essa condição multifacetada para melhorar a qualidade de vida.
O Que é Eczema?
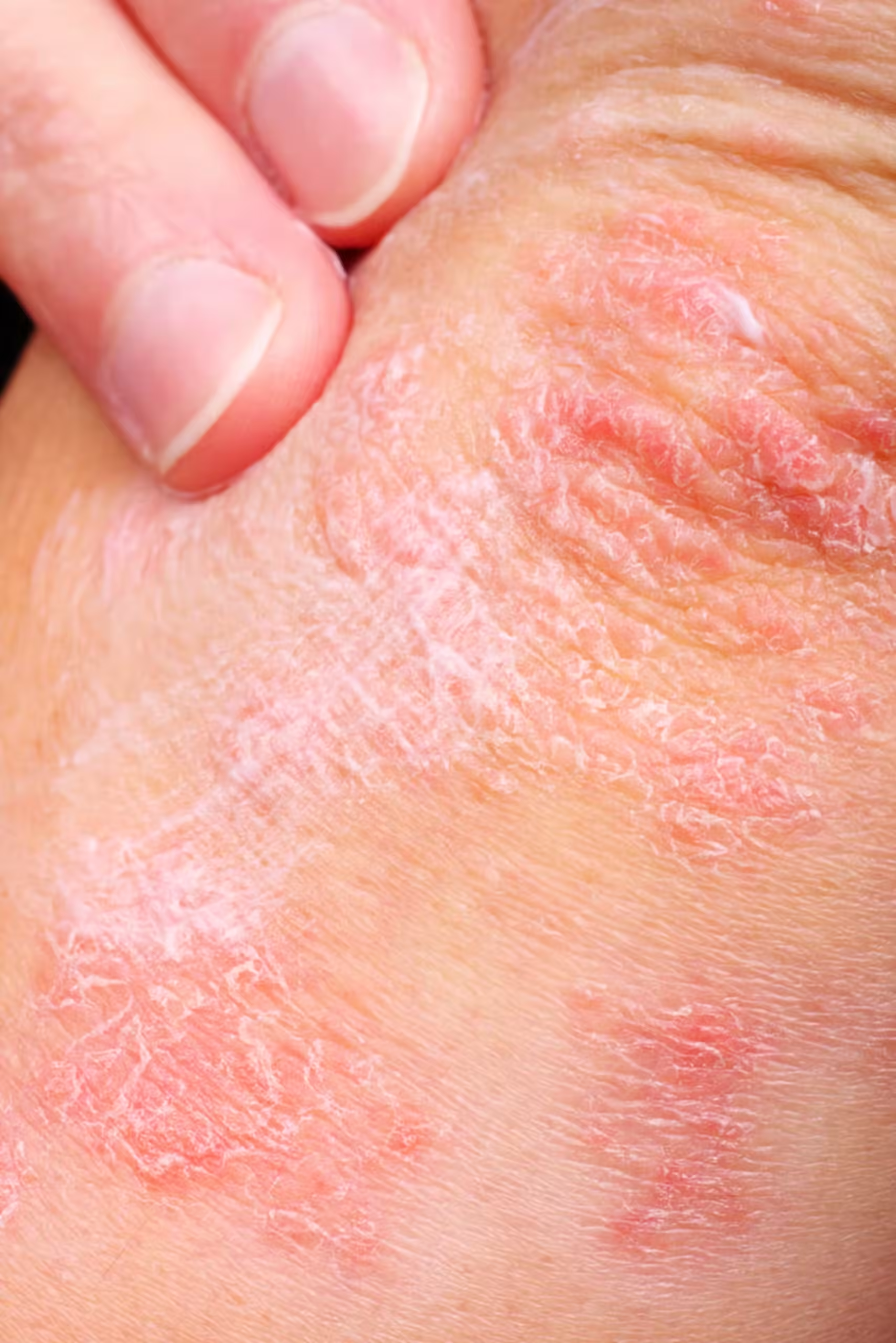
Eczema é uma condição crônica da pele caracterizada por inflamação, prurido, vermelhidão e irritação. Esta condição dermatológica é particularmente comum em crianças, mas também pode afetar adultos em diferentes fases da vida. A natureza do eczema pode variar significativamente de pessoa para pessoa, tanto em termos de sintomas quanto em gravidade.
Os sintomas do eczema incluem áreas da pele que se tornam secas, escamosas, e muitas vezes extremamente pruriginosas. A coceira pode ser tão intensa que leva à escoriação da pele, o que pode resultar em infecções secundárias. As áreas afetadas podem variar, mas comumente incluem dobras dos braços, pernas, pescoço e rosto.
Embora a causa exata do eczema não seja completamente compreendida, acredita-se que uma combinação de fatores genéticos e ambientais contribua para o desenvolvimento da condição. Indivíduos com histórico familiar de eczema, asma ou febre do feno estão em maior risco de desenvolver dermatite atópica. Além disso, fatores ambientais como alérgenos, irritantes, clima e estresse também podem desempenhar um papel significativo na exacerbação dos sintomas.
Apesar de não haver cura definitiva para o eczema, a condição pode ser gerenciada de forma eficaz com um tratamento adequado. Medicamentos tópicos, como corticosteroides e inibidores da calcineurina, são frequentemente prescritos para reduzir a inflamação e aliviar a coceira. Além disso, a hidratação constante da pele com emolientes e a adoção de medidas para evitar gatilhos conhecidos são estratégias cruciais para o controle do eczema.
Tipos de Eczema e Seus Sintomas
Existem vários tipos de eczema, cada um com características e sintomas específicos que variam em localização, aparência e intensidade. A seguir, detalhamos alguns dos tipos mais comuns de eczema.
Dermatite Atópica
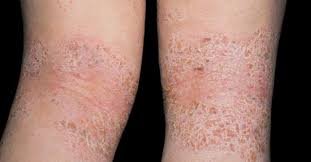
A dermatite atópica é um dos tipos mais prevalentes de eczema, frequentemente associada a outras condições alérgicas como asma e rinite alérgica. Caracteriza-se por pele seca, coceira intensa e erupções cutâneas, que geralmente aparecem nas dobras dos cotovelos, atrás dos joelhos, e no pescoço. A coceira severa pode levar a feridas abertas e infecções secundárias devido ao ato de coçar.
Dermatite de Contato
A dermatite de contato ocorre quando a pele entra em contato com substâncias irritantes ou alérgenos. Existem dois tipos: irritante e alérgica. A dermatite de contato irritante é causada por exposição a substâncias que danificam a camada protetora da pele, como detergentes e produtos de limpeza. Já a dermatite de contato alérgica é resultado de uma reação imunológica a alérgenos como níquel, perfumes e plantas. Os sintomas incluem vermelhidão, inflamação e, em alguns casos, bolhas.
Eczema Seborreico
O eczema seborreico afeta principalmente áreas ricas em glândulas sebáceas, como o couro cabeludo, rosto e parte superior do corpo. Manifesta-se através de escamas oleosas e amarelas, e pode ser confundido com caspa. No caso dos bebês, é conhecido como “crosta láctea”. Embora a causa exata não seja totalmente compreendida, acredita-se que a proliferação de um fungo específico, Malassezia, e fatores genéticos desempenhem um papel significativo.
Dermatite Dishidrótica
A dermatite dishidrótica afeta principalmente as mãos e os pés, causando pequenas bolhas cheias de líquido que provocam coceira intensa. Essas bolhas podem se romper, levando a rachaduras e descamação da pele. Fatores como estresse, alergias e exposição a metais como níquel e cobalto podem desencadear este tipo de eczema. A condição tende a ser crônica, com períodos de exacerbação e remissão.
Neurodermatite
A neurodermatite é caracterizada por áreas de pele espessa e escamosa, resultantes de coçar repetidamente. As áreas mais comuns afetadas incluem o pescoço, os pulsos, os antebraços, as pernas e a região anal. A coceira pode ser intensa e muitas vezes piora durante períodos de estresse. A condição pode se tornar um ciclo vicioso de coceira e coçar, que leva a mais espessamento da pele.
Causas do Eczema
O eczema é uma condição dermatológica multifacetada, com uma variedade de causas inter-relacionadas. Primeiramente, fatores genéticos exercem um papel crucial, particularmente em casos de dermatite atópica. Estudos indicam que uma predisposição hereditária pode aumentar significativamente o risco de desenvolver eczema. Parentes de primeiro grau, como pais e irmãos, frequentemente compartilham essa suscetibilidade, sugerindo uma forte componente genético.
Além dos fatores hereditários, alterações na barreira cutânea são determinantes essenciais no desenvolvimento do eczema. A pele pode perder sua capacidade de reter umidade e se tornar mais permeável a microrganismos e substâncias irritantes. Essa disfunção na barreira cutânea permite a entrada de germes e alérgenos, resultando em inflamação e irritação crônica. A deficiência nas proteínas que mantêm a integridade da pele, como a filagrina, é frequentemente observada em indivíduos com eczema.
Outro fator significativo é a resposta imunológica do corpo. O sistema imunológico de pessoas com eczema tende a reagir de forma exagerada a pequenos estímulos, como alérgenos e substâncias irritantes. Essa hiperatividade imunológica desencadeia uma série de processos inflamatórios que contribuem para os sintomas característicos do eczema, incluindo vermelhidão, coceira e descamação da pele. A inter-relação entre a genética, a barreira cutânea comprometida e a resposta imunológica hiperativa cria um ciclo vicioso, perpetuando a condição.
Fatores de Risco
O eczema é uma condição complexa e multifacetada, e diversos fatores de risco podem contribuir para o seu desenvolvimento. Um dos principais fatores é a história familiar. Indivíduos com parentes próximos que sofrem de eczema, asma ou alergias têm maior probabilidade de desenvolver a condição. A predisposição genética desempenha um papel significativo, sugerindo que mutações em certos genes podem afetar a barreira cutânea, facilitando a ocorrência do eczema.
A idade também é um fator importante. O eczema é mais comum em crianças, especialmente naquelas com menos de cinco anos. No entanto, a condição não se limita à infância. Muitos adultos continuam a apresentar sintomas, e alguns podem até desenvolver eczema pela primeira vez na idade adulta. Isso indica que, apesar da alta incidência em jovens, o eczema pode persistir ou surgir em qualquer fase da vida.
As condições ambientais são outro aspecto crucial. A exposição a alérgenos, como poeira, ácaros, e pelos de animais, pode desencadear ou agravar o eczema. Além disso, a poluição atmosférica e mudanças climáticas, como variações extremas de temperatura e umidade, podem exacerbar a condição. Ambientes que promovem a secura da pele ou a exposição a irritantes químicos também são fatores de risco consideráveis.
Por fim, o estresse emocional tem um impacto significativo nos sintomas do eczema. Situações de estresse podem piorar a inflamação cutânea, resultando em surtos mais intensos e frequentes. A conexão entre a mente e a pele é bem documentada, e o manejo adequado do estresse é uma parte essencial do controle do eczema.
Compreender esses fatores de risco pode ajudar na identificação precoce e no manejo eficaz do eczema, minimizando suas complicações e melhorando a qualidade de vida dos afetados.
Diagnóstico de Eczema
O diagnóstico de eczema é primordialmente clínico, fundamentado na história médica detalhada do paciente e no exame físico da pele. Os profissionais de saúde começam frequentemente perguntando sobre os sintomas apresentados, como prurido, vermelhidão, e a presença de lesões cutâneas. Além disso, é comum que investiguem o histórico familiar de doenças alérgicas, como asma e rinite alérgica, pois essas condições podem estar associadas ao eczema.
Os médicos também se interessam em identificar possíveis gatilhos ambientais ou alimentares que possam estar exacerbando os sintomas do eczema. Isso pode incluir perguntas sobre exposição a alérgenos comuns, como ácaros, pólen, e certos alimentos. A identificação desses fatores pode ser crucial para o manejo eficaz da condição.
Em alguns casos, o diagnóstico pode necessitar de exames adicionais para confirmar a presença de eczema ou excluir outras doenças cutâneas com sintomas semelhantes. Testes de alergia, como testes de puntura ou patch tests, são utilizados para identificar sensibilidades específicas a alérgenos. Além disso, biópsias de pele podem ser realizadas para obter uma análise microscópica dos tecidos, ajudando a distinguir o eczema de outras condições dermatológicas, como psoríase e dermatite de contato.
Embora o diagnóstico de eczema seja frequentemente direto, a natureza crônica e recorrente da condição requer uma avaliação contínua por parte dos profissionais de saúde. Fatores como a idade do paciente, a localização e a gravidade das lesões, e a resposta ao tratamento devem ser considerados no manejo a longo prazo do eczema. A abordagem multidisciplinar, envolvendo dermatologistas, alergologistas e outros especialistas, pode ser essencial para o tratamento eficaz e personalizado do eczema, melhorando a qualidade de vida dos pacientes afetados.
Tratamento do Eczema
O tratamento do eczema tem como objetivo principal controlar os sintomas e melhorar a qualidade de vida do paciente. Entre as opções terapêuticas mais comuns, destacam-se os cremes e pomadas corticosteroides. Medicamentos como a betametasona são frequentemente prescritos para reduzir a inflamação e aliviar a vermelhidão e o inchaço da pele. Estes medicamentos são geralmente aplicados diretamente nas áreas afetadas e são eficazes no controle de surtos de eczema.
Para casos mais graves ou resistentes aos corticosteroides, inibidores de calcineurina, como tacrolimus e pimecrolimus, podem ser indicados. Estes medicamentos atuam modulando a resposta imunológica da pele e são particularmente úteis em áreas sensíveis, como o rosto e as dobras do corpo. Embora eficazes, é importante utilizar esses inibidores sob supervisão médica devido ao potencial de efeitos colaterais.
Os anti-histamínicos também desempenham um papel importante no alívio dos sintomas de eczema, especialmente no que diz respeito à coceira intensa. Medicamentos como a cetirizina ou a loratadina podem ser utilizados para reduzir a sensação de coceira e melhorar a qualidade do sono do paciente. No entanto, é importante notar que esses medicamentos não tratam a inflamação subjacente, mas ajudam a controlar um dos sintomas mais incômodos.
Manter a pele hidratada é essencial para prevenir surtos de eczema. O uso regular de hidratantes, especialmente aqueles sem fragrâncias e corantes, ajuda a manter a barreira cutânea intacta e a prevenir a secura excessiva. Hidratantes à base de ceramidas ou glicerina são particularmente eficazes em pacientes com eczema.
Em casos onde o eczema é resistente aos tratamentos convencionais, a terapia de luz ultravioleta pode ser considerada. Este tratamento envolve a exposição controlada da pele à luz UVB, que ajuda a reduzir a inflamação e a promover a cura da pele. No entanto, como toda terapia, deve ser realizada sob supervisão médica para evitar possíveis complicações.
Além dos tratamentos medicamentosos, mudanças no estilo de vida são fundamentais para o manejo do eczema. Evitar gatilhos conhecidos, como certos alimentos, tecidos irritantes e estresse, e manter uma rotina rigorosa de cuidados com a pele são passos essenciais para controlar a condição e melhorar a qualidade de vida do paciente.
Prevenção do Eczema
Embora não haja uma maneira garantida de prevenir o eczema, diversas medidas podem ser adotadas para reduzir o risco ou a gravidade dos surtos. Uma das práticas mais recomendadas é manter a pele bem hidratada. A hidratação regular com cremes e loções apropriados pode ajudar a preservar a barreira natural da pele, prevenindo a secura e a irritação que frequentemente desencadeiam os sintomas do eczema.
Além disso, é fundamental evitar alérgenos e irritantes conhecidos. Substâncias como poeira, pólen, ácaros, pelos de animais e certos produtos químicos presentes em sabões e detergentes podem agravar o eczema. Optar por produtos hipoalergênicos e sem fragrância pode ser uma boa prática preventiva.
Outra recomendação importante é o uso de roupas de algodão, que são menos irritantes para a pele sensível, em comparação com tecidos sintéticos. Tecidos naturais permitem que a pele respire e reduzem a probabilidade de irritação. Evitar roupas apertadas também pode ajudar a minimizar o atrito e a inflamação da pele.
Gerenciar o estresse através de técnicas de relaxamento é outra estratégia eficaz na prevenção do eczema. O estresse pode desencadear ou agravar os sintomas, por isso práticas como meditação, yoga e exercícios de respiração são altamente recomendadas para manter o bem-estar mental e, consequentemente, a saúde da pele.
Finalmente, manter uma dieta equilibrada e evitar alimentos que possam desencadear alergias é crucial. Alguns indivíduos notam que certos alimentos, como laticínios ou glúten, podem piorar o eczema. Manter um diário alimentar pode ajudar a identificar e evitar esses gatilhos, promovendo uma pele mais saudável e reduzindo a frequência dos surtos.
Impacto do Eczema na Qualidade de Vida
O eczema é uma condição dermatológica que pode afetar profundamente a qualidade de vida dos pacientes. A coceira constante e intensa é um dos sintomas mais debilitantes, muitas vezes interrompendo o sono e causando desconforto contínuo. A falta de descanso adequado pode, por sua vez, levar a uma série de problemas secundários, como fadiga crônica e dificuldade de concentração.
Além do impacto físico, o eczema também exerce uma pressão significativa sobre o bem-estar emocional dos indivíduos. A aparência da pele, que pode incluir vermelhidão, inchaço e escoriações, muitas vezes resulta em sentimentos de vergonha e baixa autoestima. Pacientes com eczema podem se sentir constrangidos em situações sociais, o que pode levar ao isolamento e, em casos mais graves, à depressão.
O estresse emocional associado ao eczema pode criar um ciclo vicioso, onde a ansiedade aumenta a coceira, que por sua vez exacerba o estresse. Estudos têm mostrado que o apoio emocional e psicológico é essencial para ajudar os pacientes a lidar com os desafios diários impostos pela condição. Terapias como a terapia cognitivo-comportamental (TCC) têm sido eficazes em ajudar os pacientes a gerenciar a ansiedade e melhorar a qualidade de vida.
Além do suporte psicológico, é crucial que os pacientes com eczema recebam um tratamento médico adequado para controlar os sintomas físicos da doença. Isso pode incluir o uso de hidratantes específicos, corticosteroides tópicos e, em casos mais graves, medicamentos imunossupressores. A educação dos pacientes sobre a condição e as maneiras de gerenciá-la também desempenha um papel vital na melhoria da qualidade de vida.
Em resumo, o impacto do eczema na qualidade de vida é multifacetado, afetando tanto a esfera física quanto emocional. Abordagens integradas que combinam tratamento médico com suporte psicológico são essenciais para ajudar os pacientes a viver de maneira mais confortável e satisfatória.