A fibrilação atrial é um tipo comum de arritmia cardíaca, onde os impulsos elétricos no coração são irregulares, causando uma frequência cardíaca rápida e desalinhada. Esta condição pode resultar em complicações sérias como insuficiência cardíaca e AVC. Sintomas incluem fadiga, falta de ar e palpitações. O diagnóstico envolve exames como ECG e Holter, enquanto o tratamento pode incluir medicamentos e procedimentos invasivos. A prevenção foca na gestão de fatores de risco como hipertensão, diabetes e obesidade. Viver com fibrilação atrial exige adaptações no estilo de vida e monitoramento constante.
O Que É Fibrilação Atrial?
A fibrilação atrial é um tipo comum de arritmia cardíaca que ocorre quando os impulsos elétricos no coração são irregulares. Essa irregularidade faz com que as câmaras superiores do coração, conhecidas como átrios, batam de forma caótica e ineficiente, resultando em uma frequência cardíaca rápida e desalinhada. Esta condição pode gerar complicações significativas para a saúde, incluindo insuficiência cardíaca e a possibilidade de um acidente vascular cerebral (AVC).
Em condições normais, o coração bate de maneira rítmica e coerente, permitindo que o sangue flua eficazmente pelas câmaras cardíacas e para o resto do corpo. No entanto, em casos de fibrilação atrial, a desorganização dos impulsos elétricos causa uma perda dessa eficiência. Consequentemente, isso pode resultar em má circulação sanguínea e na formação de coágulos dentro do coração, aumentado o risco de AVC quando esses coágulos migram para outras partes do corpo.
Além das complicações como insuficiência cardíaca e AVC, a fibrilação atrial também pode afetar significativamente a qualidade de vida do paciente. Os sintomas incluem, mas não se limitam a, fadiga extrema, falta de ar, palpitações cardíacas e sensação de fraqueza geral. Essas manifestações podem variar em intensidade e frequência, interferindo tanto na capacidade de realização de atividades cotidianas quanto no bem-estar emocional do paciente.
Por se tratar de uma condição com riscos potencialmente graves, o diagnóstico e a gestão da fibrilação atrial são essenciais. Profissionais de saúde usam uma série de métodos diagnósticos, como eletrocardiogramas (ECG) e monitores cardíacos portáteis, para identificar a presença de arritmias. O tratamento, muitas vezes, envolve uma combinação de medicamentos, mudanças no estilo de vida e, em alguns casos, procedimentos mais invasivos para restaurar e manter o ritmo cardíaco normal. Entender o que é fibrilação atrial e as suas implicações é fundamental para a prevenção e tratamento eficazes dessa condição.
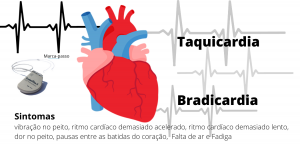
Sintomas da Fibrilação Atrial
A fibrilação atrial pode se manifestar por meio de uma ampla gama de sintomas, impactando o dia a dia dos pacientes de maneiras variadas. Um dos sinais mais evidentes é a palpitação cardíaca, caracterizada por batimentos acelerados ou irregulares que podem causar desconforto significativo.
Outro sintoma frequente associado à fibrilação atrial é o cansaço persistente. Este sintoma reflete a eficiência diminuída do coração em bombear sangue de maneira eficaz, resultando em fadiga constante mesmo com atividades cotidianas. Além disso, a falta de ar é um sintoma comum, particularmente perceptível durante atividades físicas, onde o coração precisa de maior eficiência no bombeamento de sangue oxigenado para os tecidos.
Pacientes com fibrilação atrial também podem experimentar tonturas ou sensação de desmaio, decorrentes da insuficiência do sangue rico em oxigênio necessário para o cérebro. A dor no peito pode estar presente, lembrando que este sintoma é sempre preocupante e deve motivar uma avaliação médica imediata devido ao potencial risco associado a doenças cardíacas mais graves.
Adicionalmente, é comum a ocorrência de episódios de fraqueza, muitas vezes relacionados à redução da capacidade aeróbica e à fadiga muscular. Em casos mais sérios, essas sensações de fraqueza podem estar associadas à insuficiência de órgãos vitais, resultando na necessidade de atenção médica especializada.
É crucial destacar que nem todos os pacientes apresentam sintomas evidentes de fibrilação atrial. Em alguns, a condição pode ser assintomática, sendo identificada apenas durante exames médicos de rotina. Este fator sublinha a importância de check-ups regulares, especialmente para aqueles em grupo de risco, para a detecção precoce e manejo adequado da fibrilação atrial.
Fatores de Risco para a Fibrilação Atrial
A fibrilação atrial é uma arritmia cardíaca que pode ser desencadeada por diversos fatores de risco. Um dos fatores mais significativos é a idade avançada, pois a prevalência desta condição aumenta consideravelmente entre indivíduos mais velhos. Outro aspecto crucial é o histórico familiar de doenças cardíacas, o que pode indicar uma predisposição genética para o desenvolvimento de fibrilação atrial.
A hipertensão arterial, ou pressão alta, é um dos fatores de risco mais evidentes. A pressão alta sobrecarrega o coração e pode levar a alterações estruturais que favorecem a ocorrência de ritmos cardíacos irregulares. O diabetes é outro fator importante, uma vez que o controle inadequado das taxas de glicose no sangue pode afetar o sistema cardiovascular, aumentando assim o risco de fibrilação atrial.
A insuficiência cardíaca é também um fator de risco relevante. Quando o coração não consegue bombear sangue de maneira eficiente, a estrutura e a função das câmaras cardíacas podem ser alteradas, facilitando a ocorrência de arritmias. A doença coronariana, que envolve o estreitamento ou bloqueio das artérias coronárias, também pode comprometer o fluxo sanguíneo e contribuir para o desenvolvimento desta condição.
A obesidade desempenha um papel notável nas alterações estruturais e funcionais do coração, aumentando a probabilidade de uma pessoa desenvolver fibrilação atrial. Além disso, o uso excessivo de álcool é conhecido por ter um efeito tóxico direto sobre o coração, assim como o consumo exacerbado de cafeína pode desencadear episódios de arritmia em indivíduos suscetíveis.
Finalmente, a apneia do sono é um fator de risco significativo que tem sido amplamente estudado. A interrupção do fluxo de oxigênio durante o sono pode causar alterações na pressão arterial e sobrecarga do coração, aumentando o risco de fibrilação atrial. Cada um desses fatores, isoladamente ou em conjunto, pode incrementar a probabilidade de desenvolvimento dessa arrítmica, sublinhando a importância de um estilo de vida saudável e estratégias de prevenção.
Diagnóstico
O diagnóstico de fibrilação atrial (FA) é fundamental para a gestão adequada dessa arritmia cardíaca. A análise inicial é geralmente feita através de um eletrocardiograma (ECG), que é um teste não invasivo utilizado para registrar a atividade elétrica do coração. O ECG é eficaz em detectar as irregularidades do ritmo cardíaco características da FA, fornecendo informações precisas sobre a frequência e a regularidade dos batimentos cardíacos.
No entanto, devido à natureza paroxística da fibrilação atrial, pode ser necessário o uso de monitorização contínua para capturar episódios irregulares que um único ECG de repouso pode não detectar. Para este propósito, o Holter, que envolve a monitorização contínua do ECG por 24, 48 horas ou até mais, é frequentemente empregado. Este procedimento permite a análise detalhada do ritmo cardíaco ao longo do tempo, facilitando o diagnóstico de episódios intermitentes de FA.
Além do ECG e do Holter, outros exames complementares são usados para uma avaliação mais abrangente. O ecocardiograma é um desses exames, e fornece imagens do coração através de ultrassom. Este teste é crucial para verificar a função e a estrutura cardíaca, identificando possíveis causas subjacentes como cardiopatias estruturais, que podem estar associadas à ocorrência de fibrilação atrial.
Exames de sangue também desempenham um papel importante no diagnóstico da FA. Eles são utilizados para verificar níveis de eletrólitos, função tireoidiana e outras condições metabólicas que podem precipitar ou agravar a fibrilação atrial. Estas análises ajudam a identificar fatores de risco subjacentes e a ajustar o tratamento medicamentoso de forma adequada.
Por fim, em casos mais complexos ou refratários ao tratamento convencional, pode ser indicado um estudo eletrofisiológico. Este procedimento invasivo permite a análise detalhada dos circuitos elétricos cardíacos e pode auxiliar na identificação de anomalias específicas que contribuem para a ocorrência de FA. Essa abordagem avançada pode guiar intervenções terapêuticas mais específicas, como a ablação por cateter.
Portanto, uma combinação de exames, como o ECG, Holter, ecocardiograma, exames de sangue e estudo eletrofisiológico, é frequentemente necessária para um diagnóstico preciso da fibrilação atrial, permitindo um gerenciamento clínico mais eficaz e uma abordagem terapêutica personalizada.
Tratamento da Fibrilação Atrial
O tratamento medicamentoso da fibrilação atrial (FA) é uma parte essencial da gestão dessa condição cardíaca comum. Existem várias classes de medicamentos que podem ser usados para controlar esta arritmia, cada uma com um propósito específico. Os objetivos principais são controlar a frequência cardíaca, restaurar e manter o ritmo sinusal e prevenir complicações tromboembólicas, como acidentes vasculares cerebrais (AVCs).
Os antiarrítmicos são uma classe de medicamentos frequentemente prescritos para restaurar e manter o ritmo sinusal. A amiodarona, por exemplo, é um dos antiarrítmicos mais utilizados, com doses típicas variando de 200 a 400 mg por dia. Este medicamento é eficaz em muitos casos, mas requer monitoramento regular devido aos seus potenciais efeitos colaterais.
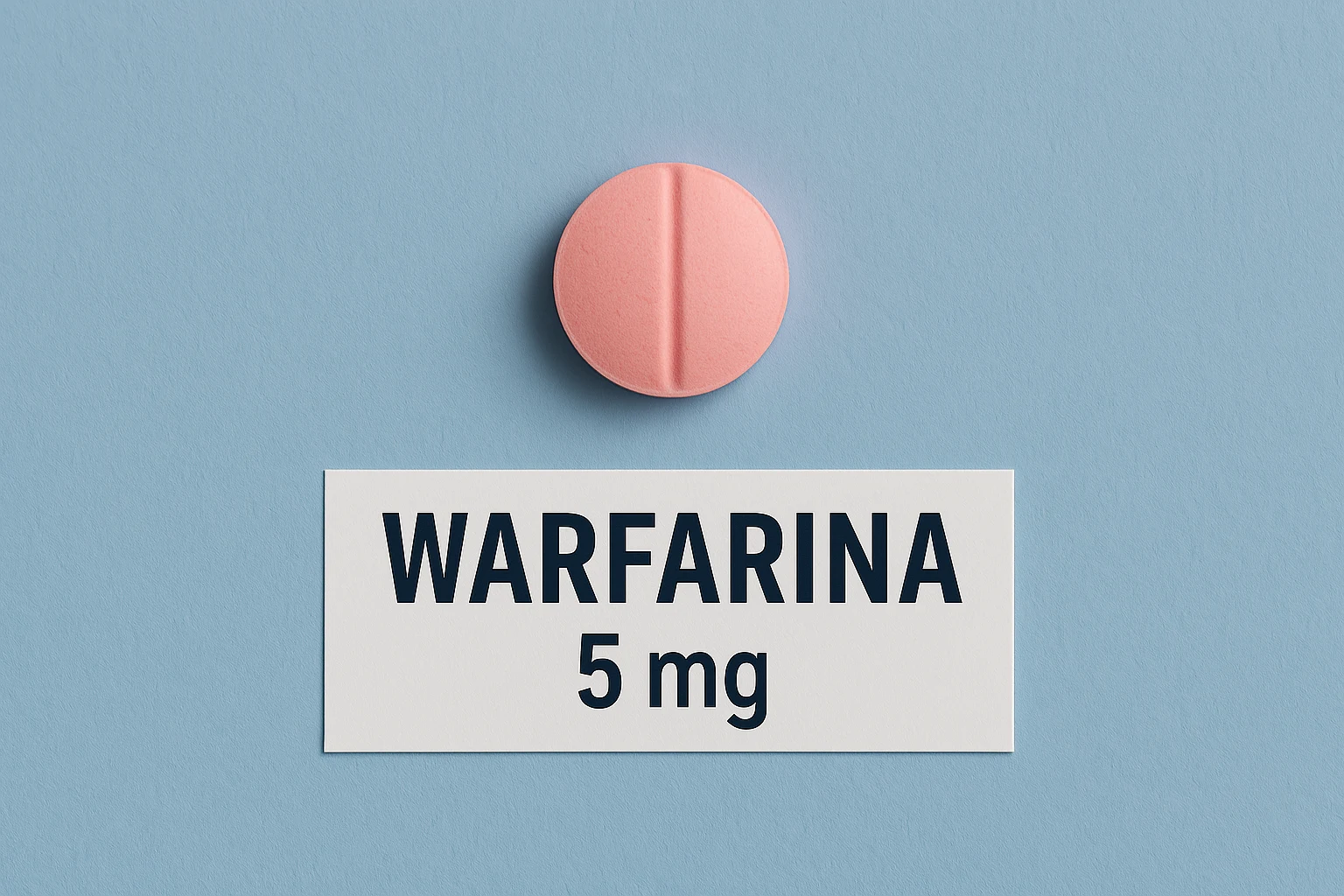
Outro aspecto crucial do tratamento da FA é a prevenção de coágulos sanguíneos. Os anticoagulantes, como a varfarina, são frequentemente prescritos para reduzir o risco de AVC. A dose de varfarina é ajustada para manter a INR (Relação Normalizada Internacional) entre 2-3, um indicador de tempo de coagulação. Alternativas mais recentes, como a apixabana, também são amplamente utilizadas. A apixabana é administrada geralmente em doses de 5 mg duas vezes ao dia e tem a vantagem de não requerer monitoramento contínuo da INR.
Além dos antiarrítmicos e anticoagulantes, os betabloqueadores desempenham um papel vital no controle da frequência cardíaca em pacientes com FA. O diltiazem, um bloqueador dos canais de cálcio, é outra opção, frequentemente prescrita em doses que variam de 180 a 360 mg por dia. Esses medicamentos ajudam a reduzir a resposta ventricular exagerada, melhorando a qualidade de vida dos pacientes.
O tratamento medicamentoso da fibrilação atrial é multifacetado e deve ser adaptado ao perfil específico de cada paciente. O controle eficaz da arritmia e a prevenção de complicações são alcançados através da combinação de antiarrítmicos, anticoagulantes e outros medicamentos como outros betabloqueadores ou bloqueadores do canal de cálcio, conforme necessário.
Procedimentos Invasivos
Quando o tratamento medicamentoso não se mostra eficaz no controle da fibrilação atrial, a consideração de procedimentos invasivos torna-se necessária. Entre as opções mais prevalentes está a ablação por cateter, um procedimento minimamente invasivo que visa destruir pequenas áreas do tecido cardíaco responsáveis pela arritmia. Utilizando energia de radiofrequência ou crioablação, o cateter é guiado até o coração, onde é colocado precisamente para interromper os sinais elétricos anormais.
A cardioversão elétrica é uma outra alternativa frequentemente utilizada para restaurar o ritmo normal do coração. Neste procedimento, um choque elétrico controlado é administrado ao coração por meio de eletrodos colocados no tórax, sincronizando as batidas cardíacas. A cardioversão é realizada geralmente sob sedação leve, assegurando o conforto do paciente durante a intervenção.
Além dessas técnicas, existem opções cirúrgicas específicas, como a cirurgia de Maze. Esta operação envolve a criação de uma série de incisões estratégicas no átrio do coração, formando uma espécie de labirinto (ou “maze”) que impede a condução dos impulsos elétricos anormais. A cirurgia de Maze pode ser realizada tanto como um procedimento aberto quanto minimamente invasivo, utilizando técnicas de videoassistência.
O avanço contínuo da tecnologia médica tem proporcionado melhorias significativas na eficácia e segurança desses procedimentos invasivos. No entanto, é fundamental uma avaliação criteriosa pelo cardiologista para determinar o tratamento mais adequado, considerando os riscos potenciais e os benefícios específicos para cada paciente.
Esses procedimentos invasivos complementam o arsenal terapêutico disponível para o manejo da fibrilação atrial, visando melhorar a qualidade de vida e reduzir as complicações associadas a esta condição cardíaca comum.
Prevenção da Fibrilação Atrial
A prevenção da fibrilação atrial (FA) é fundamental para manter a saúde cardiovascular e reduzir o risco de complicações graves, como acidente vascular cerebral (AVC) e insuficiência cardíaca. A gestão eficaz dos fatores de risco e a adoção de um estilo de vida saudável desempenham um papel crucial na prevenção dessa condição.
Controlar a pressão arterial é um dos principais passos na prevenção da fibrilação atrial. A hipertensão é um fator de risco significativo para o desenvolvimento da FA, e manter a pressão arterial dentro dos níveis recomendados pode ajudar a evitar o surgimento da arritmia. Da mesma forma, o controle dos níveis de açúcar no sangue é essencial, especialmente para pessoas com diabetes, pois a hiperglicemia está associada a um risco aumentado de fibrilação atrial.
Manter um peso saudável também é um componente vital na prevenção da FA. O excesso de peso e a obesidade são fatores de risco modificáveis que podem ser geridos através de uma dieta equilibrada e prática regular de atividade física. Uma alimentação rica em frutas, vegetais, grãos integrais e proteínas magras, associada à redução do consumo de alimentos processados, pode ajudar significativamente no controle do peso.
A moderação no consumo de álcool e cafeína é outra medida preventiva importante. O consumo excessivo de álcool tem sido associado ao aumento do risco de fibrilação atrial, e moderação é a chave para minimizar esses riscos. Além disso, a redução da ingestão de cafeína pode ajudar a estabilizar o ritmo cardíaco.
Tratar a apneia do sono é indispensável, pois esta condição está frequentemente correlacionada à fibrilação atrial. A abordagem eficaz inclui o uso de aparelhos de pressão positiva contínua nas vias aéreas (CPAP) durante o sono, conforme recomendado por um profissional de saúde.
Exercícios regulares desempenham um papel significativo na prevenção e gestão da fibrilação atrial. Atividades como caminhada, corrida leve, natação, e ciclismo podem melhorar a saúde cardiovascular e reduzir o risco de desenvolver FA. Contudo, a intensidade e a frequência do exercício devem ser discutidas com um médico para garantir segurança e eficácia.
Finalmente, consultas regulares com um cardiologista são cruciais para monitorar a saúde do coração e realizar ajustes necessários no plano de prevenção. A identificação e o tratamento precoce dos fatores de risco, através de exames de rotina e monitoramento contínuo, podem fazer uma grande diferença na prevenção da fibrilação atrial.
Viver com Fibrilação Atrial
Viver com fibrilação atrial (FA) exige um compromisso constante com o tratamento e adaptações no estilo de vida para garantir uma melhor qualidade de vida. Para gerir a condição de maneira eficaz, é fundamental que os pacientes adiram rigorosamente às recomendações médicas. Isso inclui a tomada regular de medicamentos conforme prescritos, o que pode ajudar a controlar o ritmo cardíaco e prevenir complicações graves, como acidentes vasculares cerebrais (AVC).
A monitorização contínua da saúde é essencial. Os pacientes devem estar atentos a qualquer novo sintoma ou mudança no estado de saúde, como palpitações, fadiga extrema ou desconforto no peito, e comunicá-los imediatamente ao seu médico. Manter um diário de sintomas pode ser uma ferramenta útil para identificar padrões e melhorar a gestão da condição.
Além da medicação, ajustes no estilo de vida também desempenham um papel crucial na gestão da fibrilação atrial. Atividades físicas regulares, adequadas ao estado de saúde de cada indivíduo, podem melhorar a condição cardiovascular geral. No entanto, é importante consultar um médico antes de iniciar qualquer novo programa de exercícios. Uma dieta equilibrada e saudável, rica em frutas, vegetais e baixos níveis de sal e gorduras saturadas, pode contribuir significativamente para a saúde cardíaca. Evitar fumar e limitar o consumo de álcool são igualmente recomendados.
A saúde mental e emocional não deve ser negligenciada. O impacto emocional de viver com uma condição crônica como a fibrilação atrial pode ser significativo. O apoio psicológico, seja através de terapia individual ou de participação em grupos de suporte, pode fornecer um espaço seguro para discutir preocupações, compartilhar experiências e obter aconselhamento. A interação com outros indivíduos que vivem com a mesma condição pode proporcionar um valioso senso de comunidade e compreensão.