A insulina é uma hormona proteica composta por 51 aminoácidos distribuídos entre duas cadeias peptídicas, as cadeias A e B de 21 e 30 resíduos de aminoácidos, respectivamente.
Quando digerimos alimentos, nosso organismo absorve os seus nutrientes e os transforma, na maior parte das vezes, em glicose (um carboidrato). Depois a insulina permite que a glicose entre nas células para ser transformado em energia.
No entanto, quando desenvolvemos diabetes, nosso organismo pode:
- não produzir insulina suficiente ou
- não consegue usá-la adequadamente.
Por isso a glicose se acumula no sangue em vez de ir para as células, onde seria usada para produzir energia. Desta forma, as nossas células não poderão desempenhar as suas funções eficientemente, levando a outros problemas de saúde.
Entender todo esse processo é preciso partir do começo. Temos que saber onde e como é feita a produção da insulina no nosso organismo.
Processo de formação da insulina
A insulina é formada no pâncreas, órgão que fica atrás do nosso estômago. Suas células encontram-se organizadas numa espécie de ilhotas. Portanto, são essas ilhotas responsáveis pela produção da insulina. Além disso, elas determinarem a quantidade da produção, com base nos níveis de glicose no sangue que apresentamos.
Dentro das células do pâncreas, a insulina é produzida a partir de um polipeptídeo que tem uma cadeia única. Portanto, quando ela entra no retículo endoplasmático, é quebrada e forma outro peptídeo sinalizador, também conhecido como pró-insulina.
Por sua vez, esta pró-insulina apresenta uma cadeia simples contendo as unidades A e B da insulina, unidas continuamente através de um segmento conhecido como o domínio C.
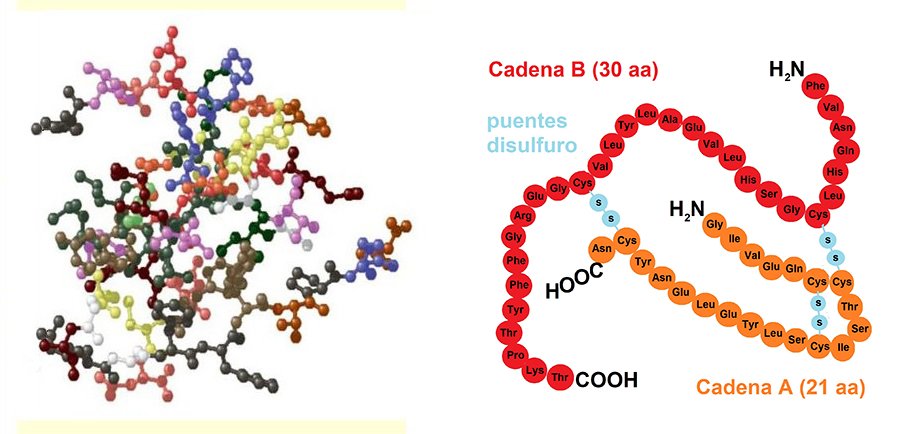
Os resíduos dibásicos flanqueiam o domínio C em cada extremidade. No local de cada resíduo dibásico, uma enzima semelhante à tripsina cliva pro-insulina.
Esta clivagem finalmente liberta insulina juntamente com o peptídeo C. Assim a insulina fica disponível até que seja metabolicamente necessário.
Principais funções da insulina no organismo
As funções da insulina no nosso organismo está ligada diretamente ao metabolismo da glicose. Isto é, a presença da insulina no sangue está, muitas vezes, ligada a existência da glicose nele. Por isso, quanto mais alto o nível de glicose que tivermos no sangue, mais insulina nosso pâncreas produz para equilibrar os níveis de glicose.
Metabolismo é a soma de todas transformações químicas de uma célula ou organismo responsáveis pela organização molecular, obtenção de energia e produção ou degradação de moléculas específicas.
Além disso, a insulina também ajuda na quebra de gorduras ou proteínas para produção de energia que nosso organismo necessita.
Antes de continuarmos a descrever cada uma das funções, gostaríamos de abrir um parênteses aqui para dar a conhecer alguns conceitos básicas que estão envolvidos nas funções da insulina no organismo; portanto, são elas:
- Gliconeogênese: produção de glicose usando moléculas que não são carboidratos.
- Glicólise: quebra da glicose para formar energia necessária ao metabolismo celular.
- Glicogênese: produção de glicogênio a partir de glicose. No entanto, glicogênio é um polissacarídeo e a principal reserva de energia nas células, do músculo e fígado.
- Glicogenólise: quebra do glicogênio em glicose.
- Lipogênese: conversão de acetil-Coenzima A em ácidos graxos e subsequente síntese de triglicerídeos.
- Lipólise: quebra de lipídios e triglicérides em ácidos graxos livres.
1. Metabolismo da Glicose
O metabolismo ou processo de utilização da glicose é realizada depois que houver sinalização, através dos seguintes processos: (1) captação (processo de aquisição ou “sequestro”) de glicose promovida pela insulina e a (2) liberação da insulina para o sangue estimulada pela presença da glicose.
Estes processos também são chamados de cascata de sinalização da glicose. Portanto, esta cascata permite que a insulina aumente a captação de glicose do músculo esquelético e do tecido adiposo (gordo), além de suprimir a formação da glicose pelas células hepáticas.
A ativação da sinalização começa quando a insulina interage extracelularmente com o receptor de insulina. Portanto, essa interação leva a mudanças conformacionais no complexo receptor de insulina que provocam a translocação desejada do transportador GLUT-4 da parte intracelular para extracelular na membrana plasmática das células do músculo esquelético.
O GLUT 4 é uma proteína que transporta a glicose; ela está abundantemente presente nas membranas celulares do músculo esquelético, cardíaco e tecido adiposo
Wikipédia
Neste sentido, podemos perceber que a função da insulina no metabolismo de carboidratos é permitir a entrada da glicose nas células para o metabolismo.
2. Metabolismo Glicogênico
A insulina afeta o metabolismo do glicogênio pela estimulação da síntese de glicogênio. Entretanto, a proteína fosfatase I (PPI) é a molécula chave na regulação do metabolismo do glicogênio.
Através da desfosforilação, o PPI retarda a taxa de glicogenólise inativando a fosforilase quinase (ou cinase) e a fosforilase A. Em contraste, o PPI acelera a glicogênese pela ativação da glicogênio sintase B.
A insulina serve para aumentar a atividade específica do PPI, estimulando, portanto, a síntese de glicogênio a partir da glicose.
Há uma variedade de enzimas metabólicas das células do fígado sob o controle direto da insulina. Isso ocorre principalmente durante a transcrição gênica. Ou seja, a insulina pode ter uma certa influência na expressão gênica das enzimas que participam no metabolismo do glicogênio.
Por exemplo, na gliconeogênese, a insulina inibe a expressão gênica da fosfoenolpiruvato carboxilase, bem como da frutose-1,6-bifosfatase e da glicose-6-fosfatase. Além disso, na glicólise, a expressão gênica de glucoquinase e piruvato quinase são aumentados. Enquanto na lipogênese, ela aumenta a expressão gênica da piruvato desidrogenase e da acetil-CoA carboxilase.
3. Insulina e o metabolismo Lipídico
A insulina aumenta a expressão gênica de algumas enzimas que participam no metabolismo dos lipídeos (lipogênese). Por isso que o aumento na geração de ácidos graxos (lipídios) aumentará a captação de glicose pelas células.
Além disso, a insulina também regula a lipogênese desfosforilando e subsequentemente inibindo a lipase, levando à inibição da lipólise.
Em última análise, esta hormona diminui os níveis séricos de ácidos graxos livres.
4. Metabolismo da proteina
A taxa de degradação e produção (síntese) das proteína é regulada em parte pela insulina. A síntese proteica é estimulada pelo aumento deste hormonio na captação intracelular de alanina, arginina e glutamina (aminoácidos de cadeia curta), bem como na expressão gênica da alfa albumina de cadeia pesada e da miosina muscular.
Enquanto, a regulação da degradação de proteínas é afetada pela regulação negativa insulina, das enzimas do fígado e dos músculos responsáveis pela degradação de proteínas.
As enzimas impactadas incluem proteases dependentes de ATP-ubiquitina e proteases e hidrolases lisossomais independentes de ATP.
5. Papel da insulina na inflamação e vasodilatação
As ações desta hormona dentro das células endoteliais e macrófagos têm um efeito antiinflamatório no corpo. Portanto, dentro das células endoteliais, a insulina estimula a expressão gênica da sintase do óxido nítrico endotelial (eNOS). A eNOS funciona liberando óxido nítrico (NO), o que leva à vasodilatação.
Além disso, esta hormona suprime o fator nuclear kappa-B (NF-kB) encontrado nas células endoteliais. O NF-KB endotelial ativa a expressão gênica de moléculas de adesão, a E-selectina e ICAM-1, que liberam moléculas de adesão celular solúveis na circulação.
A insulina suprime a geração de radicais livres e espécies reativas de oxigênio (ROS). Dentro do macrófago, ela impede também a expressão gênicada NADPH oxidase pela supressão de um de seus principais componentes.
A NADPH oxidase auxilia na geração de radicais de oxigênio, que ativam o inibidor de NF-kB quinase beta (IKKB). O IKKB fosforila o IkB, levando à sua degradação.
Essa degradação libera NF-kB, permitindo sua translocação no núcleo do macrófago. Uma vez no núcleo, o NF-kB estimula, portanto, a transcrição gênica de proteínas pró-inflamatórias que são liberadas na circulação, tais como: indução da óxido nítrico sintase (iNOS), fator de necrose tumoral alfa (TNF-alfa), interleucina-6 (IL -6), interleucina-8 (IL-8), proteína quimioatrativa de monócitos (MCP-1) e metaloproteinase de matriz (MMP).
Quando e como surgem problemas com a insulina?
Como podemos perceber, um delicado equilíbrio de insulina regula o açúcar no sangue e muitos outros processos no nosso organismo. Portanto, se os níveis dessa hormona estiverem muito baixos ou altos, o açúcar no sangue excessivamente alto ou baixo pode começar a causar sintomas.
Além disso, se um estado de baixo ou alto nível de açúcar no sangue se prolongar, sérios problemas de saúde podem começar a se desenvolver.
Por outro lado, podemos desenvolver os mesmo problemas de saúde se o nosso sistema imunológico atacar as ilhotas do pâncreas e elas deixarem de produzir esta hormônio, ou se produzirem, não o fazerem de forma suficiente.
Um dos primeiros sinais de problemas com a insulina é o excesso da glicose no sangue. Como consequência, nossas células não conseguem absorvê-las para converter em energia. Portanto, debilitando nosso organismo. Geralmente, esta fase pode ser o início da diabetes tipo 1, e uma pessoa com esta doença precisará de injeções regulares de insulina para sobreviver.
Noutras pessoas, especialmente aquelas com excesso de peso, obesas ou sedentárias, a insulina não é eficaz no transporte de glicose para dentro das células e incapaz de realizar suas ações. Portanto, essa condição é conhecida como diabetes tipo 2. Ela também é definida como uma deficiência de produção da insulina que seja capaz de superar a sua resistência nas células.
O que é resistência a insulina?
A resistência à insulina é o seu não funcionamento quando aplicado no organismo. Isso acontece quando nossa células não respondem bem ao tratamento hormonal e não podem usar a glicose do sangue para obter energia. Por isso, para compensar o pâncreas produz mais insulina. Assim com o tempo os níveis de açúcar no sangue aumentam.
A síndrome de resistência à insulina inclui um grupo de problemas como a obesidade, a hipertensão arterial, o colesterol elevado, e diabetes do tipo 2. Todos estes quadros junto é também chamado síndrome metabólica .
No geral, os sinais de resistência a insulina incluem:
- Cintura maior (mais de 40 polegadas nos homens e 35 polegadas nas mulheres)
- Pressão arterial de 130/80 ou superior
- Glicose em jejum acima de 100 mg/dL
- Triglicerídeos em jejum acima de 150 mg/dL
- Colesterol HDL abaixo de 40 mg/dL em homens e 50 mg/dL em mulheres
- Manchas (escura e aveludada) na pele
Quais são os tipos de insulina?
Existem diferentes tipos de insulina e ela pode ser classificada dependendo do tempo de ação necessário. Portanto, a insulina pode ser de ação:
- rápida (até 8 horas),
- intermediária (até 18 horas), e
- prolongada (até 24 horas).
Apesar desta classificação, as insulinas podem também ser categorizadas com base em vários fatores, como:
- velocidade de início da ação, ou seja, quanto tempo você pode esperar para que os efeitos comecem.
- pico de ação, ou quanto tempo demora para que você sinta o maior impacto da ação
- concentração, por exemplo 100 unidades por mililitro (100U)
- a via de administração, ou seja, requer injeção sob a pele, na veia ou nos pulmões por inalação.
Insulina NPH
A insulina NPH é uma das mais comum. Ela é também conhecida como protamina neutra de Hagedorn, e geralmente este tipo de insulina você encontra associada a duas substâncias (protamina e o zinco) que promovem um efeito mais prolongado.
A insulina NPH tem um início de efeito entre 1 a 2 horas, um efeito de pico de 4 a 6 horas e duração de ação de até 18 horas.
No entanto, doses muito pequenas terão um pico de ação mais rápida e duração de ação curta; enquanto doses altas pode demorar para começar a fazer efeito, mas apresentam efeitos por mais tempo. Portanto, seu médico pode avaliar que tipo dose deves tomar: se pequena ou alta, dependendo do seu caso de diabetes.
É importante entender, no entanto, que este tipo de insulina é usada juntamente com uma de ação rápida: sendo que a rápida ajuda a equilibrar os níveis de glicose logo depois de uma refeição; enquanto a que a NPH controla os níveis de açúcar durante o resto do dia.
Como aplicar injeções de insulina?
Muitas vezes você pode aplicar a injeção da insulina na camada gordurosa da sua pele. Portanto, os locais mais usuais e recomendáveis para você injetar insulina são a parte superior do braço, as partes frontal e lateral das coxas e o abdômen. Mas, você não deve injetar insulina perto do umbigo (a menos de 5 cm).
Siga os seguintes passos ou conforme o seu médico indicou:
- Você deve apertar sua pele e colocar a agulha em um ângulo de 45º ou 90º(se os tecidos da sua pele forem mais grossos).
- Empurre a agulha completamente na pele.
- Solte a pele comprimida.
- Injete a insulina lenta e continuamente até que esteja totalmente dentro.
- Deixe a seringa no local por 5 segundos após a injeção.
- Puxe a agulha no mesmo ângulo em que entrou.
- Se a insulina estiver a vazar do local da injeção, pressione o local da injeção por alguns segundos após a injeção.
É importante a escolha do local para aplicar a injeção com antecedência. Mantenha uma tabela dos locais que você usou, para não injetar a insulina no mesmo local o tempo todo. Por isso, apresentamos algumas dicas que incluem:
- Procure tirar as fotos dos locais em você aplicou a injeção. Por exemplo, você pode manter suas fotos que mostram claramente 2,5 centímetros de distância entre as cicatrizes e a 5 cm de distância do umbigo.
- Não aplique a injeção em um local que esteja machucado, inchado ou sensível.
- Não aplique a injeção em um local irregular, firme ou entorpecido.
- Você de manter o local escolhido para a injeção limpo e seco. Por isso, se a sua pele estiver visivelmente suja, limpe-a com água e sabão. Contudo, não use algodão embebido em álcool no local da injeção.
Referências
- Adamman, A; Prelipcean, M (2018). Insulin: Function and types. Medical News Today. Disponível em: https://www.medicalnewstoday.com/articles/323760.php
- Vargas E, Carrillo Sepulveda MA. Biochemistry, Insulin Metabolic Effects. [Updated 2019 Apr 21]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019 Jan-. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK525983/
- Slater T, Haywood NJ, Matthews C, Cheema H, Wheatcroft SB. Insulin-like growth factor binding proteins and angiogenesis: from cancer to cardiovascular disease. Cytokine Growth Factor Rev. 2019 Apr;46:28-35